Губы каждого из нас хотя бы однажды в жизни сталкивались с герпесом — появлением маленьких зудящих пузырьков, наполненных прозрачной жидкостью. Интересный факт: губы — не единственное место, где может возникнуть такая "простуда". Риск заболевания охватывает кожу лица и верхнюю часть туловища. Кроме того, герпетическая реакция не только негативно сказывается на внешнем виде, но и вызывает значительный дискомфорт в виде боли и сильного зуда. Попав в организм, вирус остается в нем навсегда, проявляясь в моменты наибольшего ослабления иммунитета. Цитомегаловирус, вызывающий опасение у всех беременных, относится к большому семейству вирусов герпеса.
Общие сведения о ЦМВ и пути заражения вирусом
Цитомегаловирус был обнаружен и опознан учеными в 1956 году. В настоящее время цитомегалия (ЦМВ-инфекция) является распространенным явлением: можно утверждать, что большинство жителей нашей планеты являются носителями этого вируса. Интересно, что многие из них даже не подозревают об этом! Пока в нашей иммунной системе не возникает уязвимости, инфекция остается скрытой. Это означает, что все проявления герпеса испытывают на себе люди, которые часто болеют из-за ослабленного здоровья. Неудивительно, что беременные женщины подвергаются особой опасности, поскольку их иммунная система работает на двоих!
Как действует цитомегаловирус в организме? После контакта с этим вирусом здоровые клетки начинают быстро увеличиваться в размерах (не случайно термин "цитомегалия" переводится как "гигантская клетка"). Патогены нарушают целостность клеточной структуры, в результате чего клетка наполняется жидкостью и приобретает сходство с совиным глазом.
Заражение цитомегаловирусом во время беременности возможно по нескольким причинам:
- во время полового акта. Этот способ заражения является наиболее распространенным среди взрослых. Цитомегаловирус может проникнуть в организм через поцелуи, половой акт, оральный или анальный секс без применения презерватива;
- повседневные ситуации. Заражение этим путем происходит редко, только когда вирус активен. Инфекция может передаваться через предметы, такие как зубные щетки, полотенца, посуда;
- через кровь. Риск заражения цитомегаловирусом сохраняется при переливании крови, трансплантации органов или тканей, использовании донорских яйцеклеток и спермы.
Множество способов заражения связано с тем, что вирус может выживать в различных жидких средах организма. Он может комфортно существовать в крови, слезах, грудном молоке, сперме, влагалищных выделениях, моче и слюне.
У детей инфекция может передаваться в утробе матери, во время родов или при кормлении грудью.
Признаки ЦМВ во время беременности
Маловероятно, что вирус проявится у абсолютно здорового человека. В его организме инфекция может оставаться неактивной годами, ожидая подходящего момента. Как только защитные силы иммунитета ослабнут, ЦМВ сделает о себе знать.
Крайне редко симптомы цитомегалии проявляются у человека с нормальным иммунитетом в форме мононуклеозоподобного синдрома. Тогда больной испытывает общее недомогание и головную боль, у него поднимается высокая температура. Болезнь развивается через 1,5 – 2 месяца после заражения вирусом. Человек может плохо себя чувствовать от 2 до 6 недель.
При беременности цитомегаловирус чаще всего «маскируется» под острую респираторно-вирусную инфекцию (ОРВИ). Именно эта особенность ЦМВ и вводит будущую маму в заблуждение: она принимает опасную инфекцию за обычную простуду. Действительно, симптомы вируса трудно назвать специфическими – это жар, общая слабость, постоянная усталость, насморк, головная боль, сильная воспалительная реакция, охватывающая слюнные железы и миндалины. Основное отличие цитомегалии от простуды заключается в том, что все симптомы ЦМВ сохраняются продолжительное время, и человек может болеть 1 – 1,5 месяца.
При беременности, если иммунитет сильно ослаблен, инфекция ЦМВ может вызвать различные осложнения, такие как воспаление легких, плеврит, энцефалит, миокардит и артрит. У некоторых пациентов с ослабленным иммунитетом обострение ЦМВ может привести к нарушениям вегетативно-сосудистой системы и воспалению различных внутренних органов.
В тяжелых случаях, когда патология становится генерализованной и затрагивает весь организм, могут возникнуть следующие осложнения:
- распространенное воспаление, затрагивающее почки, поджелудочную железу, селезенку, надпочечники и печень;
- деструктивные процессы, влияющие на желудочно-кишечный тракт, легкие и глаза;
- паралич (редкие случаи);
- воспаление головного мозга, что может привести к смертельному исходу для пациента.
Генерализованная форма инфекции ЦМВ встречается довольно редко.
Подчеркнем еще раз, что в большинстве случаев инфекция ЦМВ при беременности проявляется как обычная простуда. Осложнения возникают, когда иммунитет сильно ослаблен.
Опасность положительного ЦМВ при беременности
Для взрослого человека цитомегаловирус не представляет особой опасности, но это не относится к растущему под сердцем матери малышу. У него инфекция может вызвать серьезные отклонения во внутриутробном развитии.
Кроме цитомегаловируса, беременных также угрожают другие формы герпесной инфекции, такие как вирус простого герпеса (ВПГ). Этот вирус имеет два типа – первый и второй, причем второй тип представляет наибольшую опасность для плода. Он может передаваться половым путем, и у беременной появятся зудящие пузырьки на слизистой оболочке половых органов.
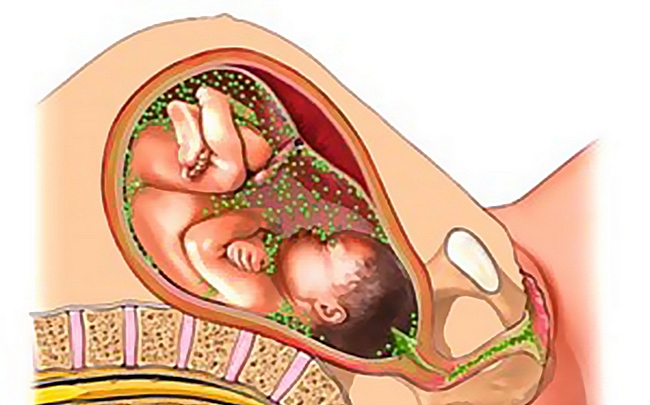
Цитомегаловирус (ЦМВ) и вирус простого герпеса (ВПГ) при беременности приобрели репутацию наиболее тяжелых инфекционных заболеваний после краснухи, из-за серьезных последствий для здоровья младенца. Если организм будущей матери заражен вирусом простого герпеса второго типа, он может проникнуть в амниотическую жидкость и заразить плод. Однако большинство случаев заражения ребенка происходит через плаценту, а также возможны ситуации, когда эмбрион заражается ЦМВ через кровь матери.
Первичное заражение вирусом простого герпеса во время беременности может привести к увеличению риска выкидыша. Инфекция чаще всего развивается в нервной ткани, что может привести к различным отклонениям в развитии нервной системы у новорожденного (например, нейросенсорная тугоухость). Иногда плод может стать жертвой менингоэнцефалита, что вызывает развитие гидроцефалии и замедленное развитие после рождения.
К сожалению, заражение младенца внутриутробно происходит чаще, когда мать не знает о своем статусе носителя вируса, то есть у нее отсутствуют какие-либо симптомы.
Женщина становится особенно уязвимой в самом начале беременности. Если цитомегаловирусу удастся проникнуть в организм плода через плаценту, это может привести к летальному исходу для ребенка.
Если заражение происходит на более поздних сроках беременности, плод не погибает, однако его внутренние органы могут серьезно пострадать от действия вируса. Среди возможных отклонений в развитии также встречаются различные врожденные аномалии, пороки сердца, гепатит, желтуха, паховая грыжа и микроцефалия.
Последствия инфекции цитомегаловирусом настолько тяжелы, что могут вызвать у беременной женщины панику. Однако при своевременном обнаружении вируса и соответствующем лечении состояние будущей матери и плода может быть скорректировано, и тяжелые последствия можно избежать. Кроме того, очень важно планировать материнство заранее и сдать кровь на обследование на наличие инфекций, которые могут представлять потенциальную угрозу для внутриутробного развития ребенка.
Анализ на ЦМВ при беременности
Убедиться в наличии цитомегаловируса в своем организме самостоятельно невозможно, так как скрытая форма вируса не проявляется. Если же он становится активным, его легко можно принять за обычную простуду из-за высокой температуры и общей слабости.
Для защиты себя и своего малыша необходимо вовремя сдать анализ на наличие TORCH-инфекций в крови беременной. Это обследование позволяет своевременно выявить опасные заболевания, такие как токсоплазмоз, краснуха, а также вирус простого герпеса первого и второго типов.
Для исследования на цитомегаловирус во время беременности могут использоваться следующие методы:
- полимеразная цепная реакция;
- микроскопическое исследование осадков мочи и слюны;
- серологический анализ сыворотки крови.
Принцип полимеразной цепной реакции заключается в поиске дезоксирибонуклеиновой кислоты в организме женщины. В этом веществе, которое содержится внутри ЦМВ, закодированы генетические данные вируса. Для анализа подходят соскобы, моча, мокрота или слюна в качестве биологического материала.
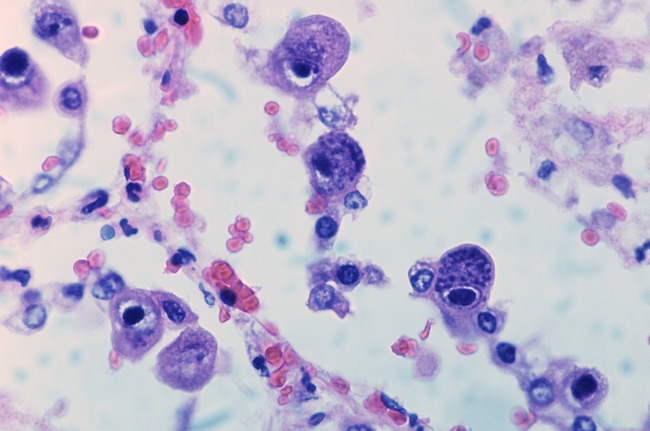
Материалы для микроскопического анализа включают в себя мочу и слюну беременной женщины. Наличие цитомегаловируса подтверждается обнаружением гигантских клеток.
Изучение сыворотки крови в рамках серологического исследования позволяет выявить специфические антитела для инфекции ЦМВ. Самым надежным методом является иммуноферментный анализ (ИФА), который позволяет определить различные типы иммуноглобулинов – IgM и IgG.
Иммуноглобулины – это белковые соединения, которые производятся клетками крови. Они чувствительно реагируют на наличие возбудителей инфекции в организме, немедленно связываясь с ними.
Иммуноглобулины типа М (IgM) появляются в организме через 4 – 7 недель после заражения вирусом. Их количество постепенно уменьшается по мере развития иммунной реакции организма, в то время как концентрация иммуноглобулинов типа G (IgG) увеличивается.
Таким образом, результаты анализа для беременной могут быть следующими:
- IgM не обнаружено, а уровень IgG в норме;
- IgM не обнаружено, уровень IgG выше нормы (положительный IgG инфекции ЦМВ у будущей мамы);
- Уровень IgM выше нормы.
Что это значит? При первом результате анализа у беременной женщины не было контакта с опасным вирусом, поэтому ей нужно строго соблюдать профилактические меры и избегать заражения.
В случае второго анализа информация говорит о контакте организма женщины с цитомегаловирусом, который, вероятно, находился в неактивной форме. Это означает, что первичного заражения не произошло, но существует риск повторной активации вируса. Будущей маме необходимо тщательно следить за своим здоровьем и укреплять иммунитет.
Результаты третьего анализа самые неблагоприятные: у женщины, ожидающей ребенка, произошло первичное заражение или же вот-вот проявятся признаки повторной активации вируса, который все это время находился в организме в скрытой форме.
Однако в некоторых случаях ситуация усложняется, когда по какой-то причине обнаружение IgM не удается. Врачи в таких случаях обращают внимание на уровень IgG, который может отличаться у разных женщин. Чтобы врачу было возможно установить норму ЦМВ при беременности, соответствующий анализ нужно сдать до зачатия. Уровень IgG, превышающийся в 4 и более раз, свидетельствует о развитии вирусной реакции.
Лечение ЦМВ при беременности
После изучения особенностей цитомегаловирусной инфекции становится очевидным, что не существует таблеток, способных полностью избавить организм человека от этого вируса. Поэтому основное внимание в лечении уделяется смягчению симптомов инфекции и поддержанию вируса в неактивном состоянии.
Будущим мамам, являющимся носителями вируса, рекомендуется принимать поливитаминные комплексы, витаминные сборы из аптеки, травы, а также иммуномодуляторы для укрепления защитных сил организма. Такой подход особенно важен, когда инфекция у беременной женщины имеет пассивный характер. Препараты, назначаемые врачом, направлены на профилактику развития активной формы цитомегаловируса.
В случае, если инфекция цитомегаловирусом становится активной и представляет реальную угрозу для здоровья беременной женщины и плода, помимо витаминов и иммуномодуляторов, будут назначены противовирусные препараты. Важно предотвратить развитие осложнений, за которые придется дорого заплатить нерожденному ребенку.
При активной форме цитомегаловируса будущим мамам могут быть назначены внутримышечные инъекции антицитомегаловирусного иммуноглобулина при условии, что срок беременности не превышает 6 недель. Для поддержания иммунитета могут использоваться такие препараты, как Ровамицин, Иммунофлазид, Энгистол, Бетадин, Вильпрофен.
При лечении необходимо учитывать, что цитомегаловирус может вызвать другие осложнения, такие как ОРВИ или воспаление легких. В случае их возникновения, сопутствующее заболевание следует лечить не менее активно, чем саму инфекцию цитомегаловируса, чтобы устранить опасность для матери и ребенка, а также вернуть цитомегаловирус в пассивное состояние, под контролем иммунной системы.
При согласии с врачом в лечении цитомегаловирусной инфекции можно использовать народные средства. Для укрепления иммунитета подойдут календула, зверобой, мелисса и шиповник. Из этих растений можно приготовить чай с добавлением меда (по желанию). Эти напитки особенно полезны, если будущей маме предупредили об угрозе выкидыша.
Как уберечь себя от цитомегаловируса
Несмотря на то, что инфекция широко распространена, не все люди являются носителями опасного вируса. Беременная женщина, заботящаяся о здоровье своего будущего ребенка, должна строго соблюдать ряд профилактических мер, которые помогут ей защитить себя и своего малыша от возможного заражения. Эти правила также актуальны для тех будущих мам, которые уже контактировали с цитомегаловирусом, поскольку в их организме инфекция находится в спящем состоянии.
-
Избегание случайных половых контактов является запретной зоной для беременной женщины. Использование контрацептивов во время половых отношений является надежным способом защиты от цитомегаловируса и других половых инфекций.
-
Тщательное соблюдение правил личной гигиены и поддержание чистоты в доме – это основные принципы, которые внушаются человеку с самого детства. Соблюдение этих правил повышает шансы беременной женщины избежать контакта с вредными микроорганизмами. Сейчас не время рисковать и использовать общую посуду или полотенца – все вещи будущей мамы должны быть предметами индивидуального пользования. Кроме того, беременная женщина всегда должна следить за чистотой своих рук, моющих их перед едой, после посещения туалета, после пребывания в общественных местах и после контакта с деньгами.
-
Сейчас самое время начать укреплять свой иммунитет и приобрести полезные привычки здорового образа жизни: освоить методы закаливания, регулярно заниматься специальной гимнастикой для беременных, чаще находиться за пределами города и дышать свежим воздухом. Сильные защитные силы организма помогут удерживать цитомегаловирус под контролем.
-
Правильное питание, богатое и сбалансированное, является основным аспектом программы оздоровления для беременной женщины. Свежие овощи и фрукты, злаки, нежирное мясо, рыба, высококачественные молочные продукты – такой рацион обеспечит будущую маму энергией, а ее малышу даст возможность полноценно развиваться. Необходимое количество витаминов и питательных веществ – вот главные требования к пище, которая будет на столе у беременной женщины. Если нет особых предписаний врача, во время беременности не следует прибегать к строгим диетам.
-
Идеальным вариантом для пополнения семьи будет заранее спланировать зачатие, когда инфекцию ЦМВ можно обнаружить с помощью лабораторных тестов. Обследование должны пройти оба будущих родителя.
Повторяем, что цитомегаловирус несет угрозу для будущей мамы и ее малыша – иногда инфекция не оставляет ребенку никаких шансов на выживание или здоровую жизнь. Чтобы не упустить опасность, при появлении симптомов, похожих на простуду, будущая мама обязательно должна обратиться за консультацией к лечащему врачу.
ЦМВ и беременность – нежелательное соседство. Видео
Частые вопросы
Какое влияние может оказать ЦМВ на беременность?
Цитомегаловирус (ЦМВ) может привести к различным осложнениям во время беременности, таким как врожденные поражения, преждевременные роды, низкий вес ребенка при рождении и другие проблемы.
Как можно защититься от заражения ЦМВ во время беременности?
Чтобы защитить себя от заражения ЦМВ во время беременности, рекомендуется избегать контакта с слюной и мочой маленьких детей, а также тщательно мыть руки после контакта с ними.
Полезные советы
СОВЕТ №1
При беременности рекомендуется соблюдать гигиенические меры, такие как регулярное мытье рук, избегание контакта с больными людьми и ограничение посещения людных мест, чтобы снизить риск заражения цитомегаловирусом.
СОВЕТ №2
Важно проконсультироваться с врачом и пройти специальное обследование на наличие цитомегаловируса перед планированием беременности, чтобы принять меры по профилактике или лечению инфекции.