Предлежание плаценты при беременности: описание физиологического явления
Когда речь заходит о предлежании, это означает наличие патологии, которая возникает примерно в 0,3% всех беременностей на протяжении 36 – 40 недель. Предлежание плаценты в период с 20 по 32 недели беременности происходит чаще – в более чем 5 – 10% случаев, но не всегда считается патологией. С увеличением размеров плода и растяжением матки происходит миграция плаценты, когда она занимает свое естественное положение.
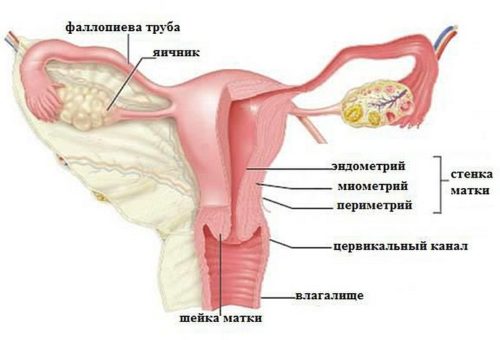
Для понимания сути предлежания как патологии, важно вспомнить, как устроена матка. В этом большом мышечном органе выделяют тело, дно и шейку. Шейка находится внизу матки, дно – вверху, а между ними – тело матки. Наружная часть шейки матки выступает во влагалище.
При появлении малыша шейка матки подвергается растяжению под давлением, что позволяет головке и тельцу младенца пройти из матки через цервикальный канал во влагалище. В норме эта полость находится в сжатом состоянии. Очевидно, что малыш не сможет появиться на свет, если шейка матки будет заблокирована чем-либо. Именно эту роль играет плацента, занимающая определенное пространство рядом с отверстием шейки матки. Если расположение плаценты мешает нормальному процессу родов, это рассматривается как прямая угроза благополучному развитию и рождению ребенка.
Предлежание плаценты при беременности: виды патологии и их характеристика
Исследование специфики расположения плаценты в шейке матки позволило выявить несколько разновидностей предлежания. В настоящее время медики используют две основные системы классификации этого состояния.
Виды предлежания по результатам УЗИ
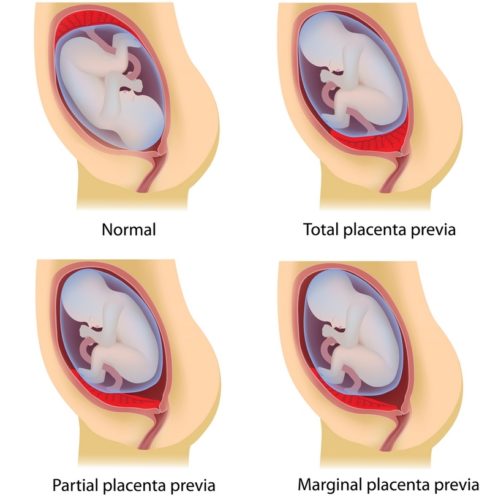
- Полное предлежание. Округлое и плоское детское место полностью перекрывает шейку матки. Когда наступает время, шейка матки раскрывается, но головка младенца не может пройти вперед. Полное предлежание плаценты во время беременности исключает естественные роды – малыша извлекают с помощью кесарева сечения. Этот тип патологии составляет около 25 – 30% всех предлежаний. Полное предлежание – абсолютно непредсказуемое явление, так как приводит к высоким показателям смертности как у рожениц, так и у новорожденных.
- Частичное предлежание. В этом случае плацента перекрывает выход из шейки матки не полностью, при этом небольшой участок остается открытым. Головка ребенка не может пройти через эту щель, поэтому врачи чаще всего прибегают к оперативному родоразрешению. Эта патология встречается в 40 – 55% случаев беременности.
- Низкое предлежание. Детское место располагается примерно в 3 – 5 см от шейки матки, но не примыкает к ней. Очевидно, что область входа в цервикальный канал остается свободной. Низкое предлежание плаценты во время беременности дает женщине возможность родить ребенка самостоятельно. Несмотря на то, что этот тип патологии считается наиболее безопасным с точки зрения вынашивания ребенка и родов, здесь также возможны осложнения. Если рассмотреть, какие проблемы может вызвать низкое предлежание плаценты во время беременности, то следует перечислить наиболее распространенные осложнения:
- угроза преждевременного прерывания беременности;
- анемия и пониженное артериальное давление у женщины;
- неправильное положение плода;
- недостаток кислорода и высокая вероятность задержки в развитии у ребенка.
Классификация предлежания на основе анализа положения плаценты во время родов
Существует еще одна категоризация патологии, которая возникла из определения положения детского места при влагалищном обследовании, когда шейка матки раскрыта более чем на 4 см. Были выявлены следующие типы предлежания:
- Центральное. Отверстие цервикального канала закрыто плацентой. Акушер диагностирует это, когда вводит палец во влагалище: плаценту при этом можно ощутить, а проверить плодные оболочки не удается. Естественное родоразрешение при таком варианте патологии невозможно, и малыш появляется на свет благодаря кесареву сечению. Отметим также, что центральное предлежание плаценты при беременности соответствует полному предлежанию плаценты, которое определяют по данным ультразвукового исследования.
- Боковое. В этом случае акушеру удается прощупать не только часть плаценты, перекрывающую отверстие цервикального канала, но и шершавую поверхность плодных оболочек. Боковое предлежание соответствует частичному предлежанию плаценты по результатам УЗИ.
- Краевое. Акушер нащупывает шершавые плодные оболочки, слегка выступающие в наружное отверстие шейки матки, а также плаценту, которая расположилась возле внутреннего зева. Краевое предлежание соотносят с начальными стадиями частичного по данным УЗИ.
- Заднее. Эта патология является вариантом частичного или низкого предлежания, когда практически вся плацента расположилась в области задней стенки матки.
- Переднее. Это состояние также считают частной разновидностью частичного или низкого предлежания – плацента в этом случае прикреплена к передней стенке матки. Этот случай не расценивают как патологию, а считают вариантом нормы.
Почти все случаи переднего и заднего предлежания плаценты при беременности диагностируют посредством УЗИ до 26 – 27 недель. Как правило, в следующие 6 – 10 недель плацента мигрирует и к моменту рождения малыша занимает положенное ей место.
Причины развития предлежания плаценты
Вызывать развитие патологии, когда оплодотворенная яйцеклетка пристыковывается к нижнему сегменту матки и затем образуется предлежание плаценты, могут различные факторы. В зависимости от их происхождения, эти факторы подразделяют на маточные и плодовые.
Маточные факторы развития предлежания плаценты
Многие факторы зависят исключительно от будущей мамы. Они могут проявляться различными аномалиями слизистой оболочки матки, возникшими вследствие воспалительных процессов (например, эндометрита) или хирургических вмешательств внутри матки (например, аборта или кесарева сечения).
К маточным факторам относятся:
- Хирургическое вмешательство в полость матки.
- Тяжелые роды.
- Доброкачественная опухоль в матке.
- Эндометриоз.
- Недоразвитая матка.
- Врожденные аномалии в строении матки.
- Беременность двойней или тройней.
- Истмико-цервикальная недостаточность.
- Воспаление канала шейки матки.
Чаще всего маточные факторы влияют на женщин, ожидающих ребенка во второй и последующие разы.
Плодные факторы предлежания плаценты
Развитие плодного яйца зависит от его уникальных особенностей. Плодные факторы играют важную роль в случаях сниженной ферментативной активности в тканях плодного яйца, которая обеспечивает его прикрепление к слизистой матки. Недостаток ферментов может привести к невозможности имплантации яйца с эмбрионом в оболочку дна или стенки матки, что приводит к его креплению в нижней части матки.
Среди плодных факторов можно выделить следующие:
- Воспалительные процессы в области половых органов (например, воспаление яичников).
- Дисбаланс гормонов.
- Нарушения в менструальном цикле.
- Миома матки.
- Различные заболевания шейки матки.
- Патологические изменения во внутреннем слизистом слое матки.
Показатели предлежания плаценты при беременности
Главный признак неправильного расположения плаценты – регулярные маточные кровотечения, которые не вызывают боли у беременной. Первые выделения крови из-за предлежания плаценты могут начаться на 12-й неделе беременности и периодически повторяться до начала родов. Однако чаще этот симптом проявляется ближе к концу второго триместра из-за значительного растяжения стенок матки к этому времени.
За 3 – 4 недели до родов матка готовится к предстоящим сильным сокращениям. Во время тренировочных схваток кровотечения становятся более обильными. Появление крови связано с частичной отслойкой плаценты, вызванной растяжением матки. Отслаивание участков плаценты приводит к открытию сосудов, из которых и происходит кровотечение.
Характер кровотечения зависит от вида предлежания плаценты:
- При полном предлежании плаценты кровотечение характеризуется внезапностью, обильностью и отсутствием боли. Обычно начинается ночью, и женщина может проснуться в луже своей крови. Кровотечение так же неожиданно прекращается, как и начинается.
- При частичном предлежании выделение крови наблюдается в основном в последние дни перед родами или уже после отхода вод.
Эпизодические кровотечения у беременных могут привести к развитию второстепенных признаков неправильного прикрепления плаценты. Среди них:
- малокровие;
- недостаточный объем циркулирующей крови;
- гипотония;
- ягодичное или ножное предлежание ребенка;
- высокое положение дна матки;
- шум крови в сосудах в нижней части матки.
Чем опасно предлежание плаценты при беременности
Патология может привести к возникновению осложнений, которые могут быть опасными для ребенка:
- Потеря беременности.
- Тяжелая форма токсикоза.
- Недостаток крови (анемия).
- Аномальное положение плода в утробе (тазовое или ножное).
- Длительное кислородное голодание плода.
- Замедленный рост плода в утробе.
- Недостаточная работа плаценты.
Лечение предлежания плаценты при беременности
Специфических методов лечения, которые могли бы повлиять на расположение плаценты в нужном месте, на сегодняшний день не существует. Врачи могут предложить пациентке с такой проблемой лишь купирование частых маточных кровотечений и усиленное сохранение беременности до полного срока.
Очень важно, чтобы будущая мама вела себя разумно, чтобы обеспечить благоприятное течение беременности при предлежании плаценты. Вот что она должна делать, чтобы избежать возникновения кровотечений из-за своих действий:
- избегать интенсивных физических нагрузок;
- не прыгать и не делать резких движений;
- избегать тряски при езде по неровным дорогам;
- отказаться от полетов на самолете;
- избегать стрессов;
- избегать подъема и переноски тяжестей.
В течение дня беременной женщине с предлежанием плаценты рекомендуется устраивать кратковременные периоды отдыха. Для расслабления полезно лечь на спину и поднять прямые ноги вверх, оперев их о стену, шкаф или спинку дивана. Это положение следует принимать как можно чаще.
Если беременность достигла 25 недель, а кровотечения при этом незначительные и быстро проходят, для будущей мамы разрабатывается программа консервативной терапии с целью сохранить плод в нормальном состоянии до срока 37 – 38 недель. Что же делать, если у беременной диагностировано предлежание плаценты?
Во-первых, женщине в положении обязательно назначают препараты из следующих лекарственных групп:
- токолитики и спазмолитики для стимуляции растяжения нижней части матки (например, Партусистен, Но-шпа);
- железосодержащие препараты для устранения анемии (Тотема, Сорбифер Дурулес);
- лекарства, стимулирующие кровоснабжение плода на полноценном уровне (Тромбонил, Аскорутин, Токоферола ацетат, Трентал).
Во-вторых, будущей маме назначают комбинацию следующих медикаментов:
- Сульфат магния 25% (внутримышечные инъекции по 10 мл);
- Магне В6 (по 2 таблетки утром и вечером);
- Но-шпа (по 1 таблетке 3 раза в день);
- Партусистен (по 5 мг 4 раза в день);
- Тардиферон (по 1 таблетке 2 раза в день);
- Токоферола ацетат и фолиевая кислота (по таблетке 3 раза в день).
Этот набор медикаментов беременная женщина с патологией плаценты будет принимать до самых родов. Если внезапно начнется кровотечение, нужно немедленно вызывать скорую помощь или самостоятельно добираться до роддома, чтобы не терять времени. Будущую маму поместят в отделение патологии беременных, где ей назначат те же препараты, которые она принимала дома (Но-шпу, Партусистен), только введение их будет внутривенным и в гораздо больших дозах, чем прежде. Это необходимо для того, чтобы как можно скорее снять напряжение матки и обеспечить ее нижнему сегменту безопасное растяжение.
В-третьих, при лечении беременной с предлежанием плаценты обязательно контролируют внутриутробное состояние малыша. Чтобы устранить фетоплацентарную недостаточность и предупредить развитие у плода кислородного голодания, беременной назначают такие препараты:
- раствор Трентала внутривенно;
- Курантил 25 мг (трижды в день за 1 час перед приемом пищи);
- Токоферола ацетат (по 1 таблетке в сутки);
- аскорбиновая кислота 0,1 – 0,3 г (трижды в день);
- раствор Кокарбоксилазы внутривенно;
- фолиевая кислота 400 мкг (1 раз в день);
- Актовегин (2 таблетки в день);
- раствор Глюкозы внутривенно.
Если удается довести беременность до срока 36 недель, будущую маму переводят в дородовое отделение и принимают решение о методе родов (естественные или кесарево сечение).
При внезапном развитии обильного и упорного кровотечения, которое невозможно остановить продолжительное время, беременной показана экстренная операция кесарева сечения, так как в противном случае жизни будущей мамы угрожает большая опасность. К сожалению, в такой форс-мажорной ситуации о благополучии плода уже не думают, так как все усилия по сохранению беременности при массивном кровотечении на почве предлежания плаценты, как правило, приводят к летальному исходу и матери, и ребенка. По статистике, сегодня более 70 – 80% случаев предлежания плаценты при беременности заканчиваются оперативным родоразрешением.
Предлежание плаценты при беременности и половая жизнь
В случае наличия плаценты предлежания во время беременности, не рекомендуется заниматься сексуальной активностью. Проникновение полового члена во влагалище может вызвать сильное кровотечение и отслойку плаценты. Однако это не означает, что речь идет только о вагинальном сексе: будущим мамам с патологическим расположением плаценты не рекомендуется участвовать в любых действиях, которые могут привести к возникновению сексуального возбуждения (оральный, анальный, вагинальный секс, мастурбация). Возникновение возбуждения и оргазма может вызвать кратковременное, но очень сильное сокращение матки, что может привести к обильному кровотечению, выкидышу или преждевременным родам.
Предлежание плаценты при беременности: отзывы
Частые вопросы
Какие виды предлежания плаценты существуют и что они означают?
Существуют четыре вида предлежания плаценты: полное, низкое, центральное и заднее. Полное предлежание означает, что плацента полностью покрывает шейку матки, низкое предлежание — когда плацента находится у внутреннего отверстия шейки матки, центральное — когда плацента располагается в центре матки, а заднее — когда плацента находится сзади матки.
Чем грозит низкое предлежание плаценты при беременности?
Низкое предлежание плаценты при беременности может привести к кровотечению во время родов из-за разрыва сосудов, что может быть опасно как для матери, так и для ребенка. Также низкое предлежание может стать причиной преждевременного отслойки плаценты, что также является серьезным осложнением.
Полезные советы
СОВЕТ №1
При предлежании плаценты необходимо соблюдать особую осторожность и избегать физических нагрузок, так как это может привести к кровотечению и угрожать здоровью матери и ребенка.
СОВЕТ №2
Важно регулярно посещать врача и проходить рекомендуемые обследования для контроля состояния плаценты и своевременного выявления возможных осложнений.
СОВЕТ №3
При выявлении предлежания плаценты необходимо соблюдать покой и избегать половых контактов, чтобы предотвратить возможные кровотечения и осложнения.